Спермограмма с морфологией + MAR-тесты
Цена 4500 руб
Имуноглобулины IgG, IgA в одном тесте
Адрес лаборатории: Москва, ул. Беговая, д. 7 стр. 2
Запись по телефону: +7 (495) 772-13-20
Диагностическая ценность спермограммы с оценкой морфологии сперматозоидов
Спермограмма — это основной анализ для оценки мужского здоровья, с которого начинается любое обследование у андролога. По его результатам врач выбирает тактику лечения и при необходимости назначает дополнительные исследования. Основная причина обращений — это подозрение на бесплодие. Об этом следует говорить, если беременность в паре не наступает более года при нормальной сексуальной активности. Оговоримся сразу, что при подозрении на бесплодие обследование проходят оба партнера. Современные исследования доказывают, что почти половина случаев бесплодия обусловлена «мужским фактором». Спермограмма — анализ несложный, но информативно емкий. Исследуются макро- и микроскопические показатели: объем, вязкость, кислотность, цвет, а также количество и подвижность сперматозоидов. В результате исследования выдается заключение в виде спермиологического диагноза и количественных показателей.
Трактовка результатов едва ли не самый важный этап в обследовании, важны не столько показатели в цифрах, сколько их сочетание. Например, низкая концентрация сперматозоидов может компенсироваться большим объемом эякулята. Желательно, чтобы результаты исследования оценивал именно тот врач, который в дальнейшем займется лечением. Надо заметить, что исследования эякулята — один из самых субъективных в лабораторной диагностике анализов, результат которого напрямую зависит от опыта и профессионализма специалиста-спермиолога. Квалифицированный эмбриолог может оценить не только морфологию, но и потенциальную оплодотворяющую перспективу.
На основании этого анализа нельзя однозначно установить причину бесплодия, но на нее могут косвенно указать некоторые характерные признаки. Например, вирусные инфекции часто вызывают появление большого количества сперматозоидов со сдвоенными хвостами или головками. Аномально большое количество незрелых клеток говорит о варикоцеле, но может свидетельствовать и о слишком высокой половой активности, когда клетки попросту не успевают вызревать.
Если при расшифровке специалист видит какие-либо отклонения от нормы, он может назначить повторное исследование через 2–4 недели. В случае выявления схожих аномалий и в следующем анализе, вероятнее всего, будет назначено лечение.
Зачем выполняют исследование
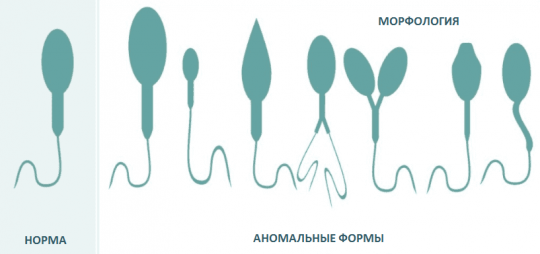 Однако нередко случается так, что основные показатели спермограммы в норме, а желанная беременность по-прежнему не наступает. В этом случае следует провести оценку морфологии сперматозоидов. Иными словами необходимо выяснить, насколько строение подвижных клеток соответствует норме, поскольку именно строение клетки зачастую определяет успешное зачатие. Длина и форма хвоста отвечают за траекторию движения, расположение акросомы — за растворение оболочки яйцеклетки, а в шейке содержатся митохондрии, продуцирующие необходимую для движения энергию и т. д.
Однако нередко случается так, что основные показатели спермограммы в норме, а желанная беременность по-прежнему не наступает. В этом случае следует провести оценку морфологии сперматозоидов. Иными словами необходимо выяснить, насколько строение подвижных клеток соответствует норме, поскольку именно строение клетки зачастую определяет успешное зачатие. Длина и форма хвоста отвечают за траекторию движения, расположение акросомы — за растворение оболочки яйцеклетки, а в шейке содержатся митохондрии, продуцирующие необходимую для движения энергию и т. д.
Расширенный анализ, в который входят также морфология спермограммы и МАР-тест, устанавливает целесообразность отработки структуры эякулята с целью уточнения характера патологий.
Заметим, что в эякуляте может присутствовать незначительный процент клеток с отклонениями, возникающими по самым разным причинам. Изменение в морфологии сперматозоидов может произойти, например, в результате перенесенного стресса, перегрева, воспалительного процесса или инфекционного заболевания. На качество спермы значительное влияние оказывают также социальные факторы: долговременное пребывание в пределах промышленных зон с плохой экологией, токсическое воздействие, вредные производства и т. д.
Небольшое количество дефектных клеток на вероятности зачатия никак не сказывается. Количество сперматозоидов идеального строения для естественной беременности должно составлять не менее 40–60 процентов. Если количество качественных клеток составляет менее 20 процентов, диагностируется тератозооспермия. При концентрации от 4 до 40 процентов следует задуматься о вспомогательных репродуктивных технологиях, в частности об ЭКО. Если количество морфологически нормальных сперматозоидов составляет 0-3%, беременность возможна только с помощью ИКСИ.
Методики оценки строения сперматозоида
В этом направлении наблюдается два принципиально разных подхода. Первый разработан на основе норм Всемирной организации здравоохранения (ВОЗ). Согласно им, оценивается только строение головки с ядром и акросомой. То есть сперматозоиды с нормальной морфологией — это те, у которых отсутствуют нарушения в строении головки. Этот анализ не является обязательным для диагностики бесплодия. Однако его всегда проводят при подготовке к ЭКО или ИКСИ.
Для более точной диагностики применяется методика оценки по строгим критериям Крюгера, которая была разработана в 1986 году. В соответствии с ней нормой считается идеальная морфология сперматозоида, что означает исключение малейших отклонений, которые признаются патологией. Пороговое значение, при котором возможно естественное зачатие, должно быть не менее 7 процентов.
Анализ спермограммы семенной жидкости с изучением морфологии по этим критериям позволяет с высокой точностью предсказать возможность оплодотворения in vitro («в пробирке») и диагностировать ряд патологий.
Критерии идеального строения сперматозоида
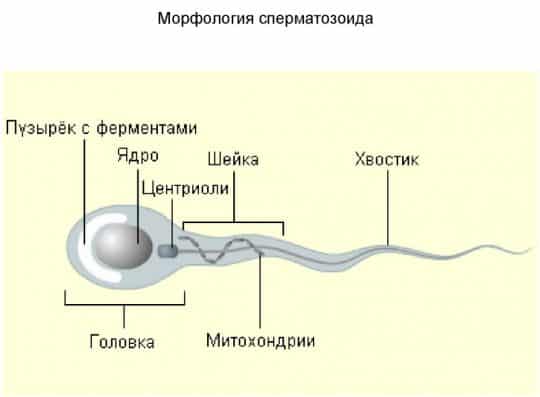 Для нормального (эталонного) строения сперматозоида характерны овальная головка с четко выделенной акросомой, хвостом и шейкой. Акросомой называют просветление, занимающее около 50–70 % верхней части головки. Шейка должна быть тонкой, хвост не закручен, одной толщины по всей длине с допустимым небольшим сужением в середине.
Для нормального (эталонного) строения сперматозоида характерны овальная головка с четко выделенной акросомой, хвостом и шейкой. Акросомой называют просветление, занимающее около 50–70 % верхней части головки. Шейка должна быть тонкой, хвост не закручен, одной толщины по всей длине с допустимым небольшим сужением в середине.
Идеальными морфометрическими параметрами считают:
- головку длиной 4,5–5 мкм, шириной 2,5–3 мкм;
- шейку длиной 1,5 длины головки и шириной менее 1 мкм;
- отношение длины хвоста к головке — 1:10, 1:9.
Патологии строения сперматозоидов
Сперматозоиды с патологической морфологией могут иметь следующие отклонения от нормы:
- головка имеет отклонения в размере или форме, акросома увеличена или уменьшена, присутствуют вакуоли, непрочная связь с хвостом;
- шейка и средняя часть расположены под значительным углом по отношению к продольной оси головки, имеют асимметричное прикрепление, аномальную форму;
- хвост несоразмерен эталону по длине, излишне закручен, раздвоен, расположен под значительным углом или отсутствует;
- незрелые экземпляры с большой цитоплазматической каплей, более ⅓ от размера головки;
- сочетание этих дефектов.
Мероприятия для улучшения качества спермы
По результатам исследования назначается комплексная терапия в зависимости от количества дефектных сперматозоидов. При количестве нормальных клеток не менее 7 % назначается медикаментозное лечение, направленное на устранение возможных причин бесплодия: купирование воспалительных процессов, гормональные сбои.
Успешному лечению способствует размеренный образ жизни, полноценное питание, ежедневные умеренные физические нагрузки, направленные на нормализацию кровообращения в области таза и брюшного пресса.
Если количество нормальных клеток не дотягивает до порогового уровня в 7 %, рекомендуются методы вспомогательных репродуктивных технологий (ВРТ). Они эффективны даже в случае сохранения единичных сперматозоидов с идеальной морфологией. В этом случае интраплазматическая инъекция может подарить шанс зачать здорового генетически своего ребенка. Поэтому даже 1 - 2 процента нормы морфологии спермиев не является приговором для беременности.
Порядок проведения анализа
 Анализ морфологии спермограммы требует точности при подсчете и соблюдения строгой последовательности действий, которые не может быть нарушена, и особых условий при сборе биоматериала. В противном случае результаты окажутся недостоверными. Нативная сперма сдается в лаборатории путем мастурбации в стерильный контейнер и в течение часа должна быть исследована.
Анализ морфологии спермограммы требует точности при подсчете и соблюдения строгой последовательности действий, которые не может быть нарушена, и особых условий при сборе биоматериала. В противном случае результаты окажутся недостоверными. Нативная сперма сдается в лаборатории путем мастурбации в стерильный контейнер и в течение часа должна быть исследована.
Морфологический анализ спермограммы по строгим критериям Крюгера проводится при 1000-кратном увеличении окуляром-микрометром. Нативный эякулят окрашивается по специальной методике, которая позволяет наиболее точно оценить строение сперматозоида. За один раз оценивается не менее 200 клеток.
Методика утверждена в 2010 году, и согласно ей в процессе анализа сравнивается с эталоном 200 клеток. Подсчет производится дважды, и это является наиболее эффективным элементом внутреннего контроля качества проводимого исследования.
Спермограмму с оценкой морфологии сперматозоидов рекомендуется сдать несколько раз с интервалом в две-три недели, чтобы оценить эффективность проводимой терапии, и еще раз по результатам лечения. Исследование может быть проведено на одном биологическом материале вместе с обычной спемограммой и МАР-тестом.
Порядок подготовки к обследованию
Для получения объективных и достоверных результатов крайне важно должным образом подготовиться к сбору исследуемого материала. Главным образом ограничения коснутся привычного образа жизни, а именно:
- за 3–4 дня до обследования нужно ограничить половые контакты;
- избегать приема лекарств и медикаментов, способных повлиять на качество спермы (седативных препаратов, успокоительных средств);
- избегать перегрева и переохлаждения, отложить посещение бани, сауны, исключить зимнюю рыбалку;
- отказаться от курения и алкоголя;
- избегать тяжелых физических нагрузок и стрессовых ситуаций;
- сдачу анализов проводить только в специализированной лаборатории под наблюдением квалифицированных врачей.
О лаборатории
Большой опыт и профессионализм, наличие собственной сертифицированной лаборатории, анализы экспертного уровня.
Услуги и цены
125284, Москва, ул. Беговая, д. 7 стр. 2
Пн - Пт 08:00-20:00
Сб - Вс 09:00-15:00
